レントゲンでわかるインプラントの治療前後の検査ポイントとCT精密診断の重要性
著者:T DENTAL OFFICE 天王寺インプラントクリニック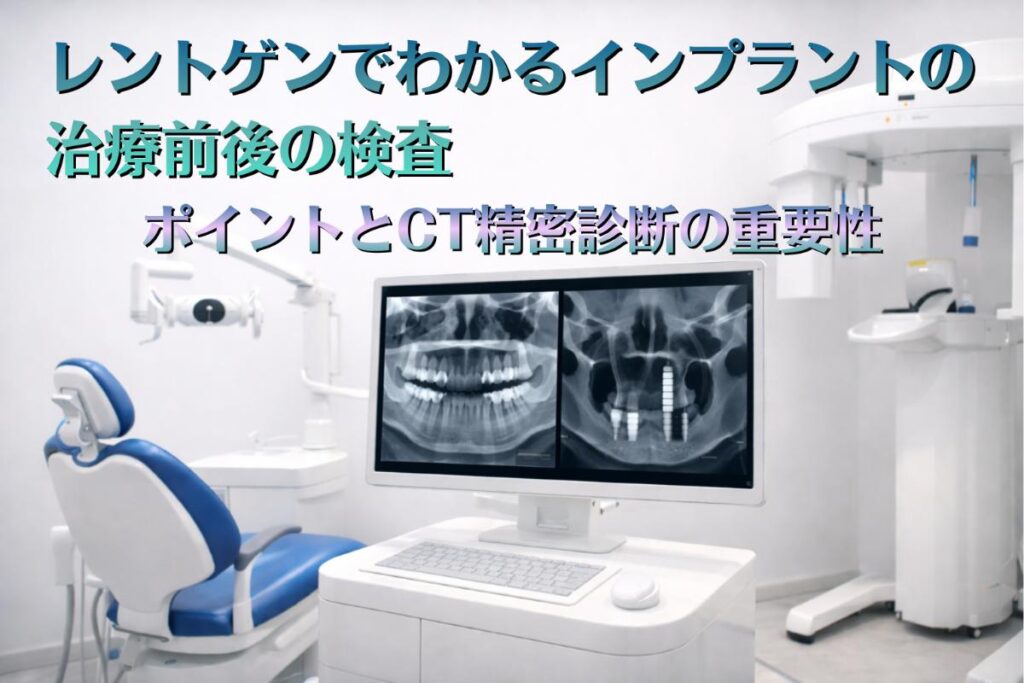
「インプラント治療の前にレントゲンやCT検査が必要だと言われて、将来の健康や安全面にご不安や疑問を感じていませんか?『手術で神経や血管を傷つけるのではないか』『通院の回数や治療にかかる負担が増えてしまうのでは』と悩まれる方は多くいらっしゃいます。
正確な画像診断によって、神経や血管の位置を事前に把握し、あなたに最適な治療計画を立てることが、インプラント治療の成功率を高める大きなポイントです。被ばく量や治療の流れ、検査項目など、気になる点を専門家の視点からわかりやすく解説します。
この記事を最後までご覧いただくことで、レントゲン検査の本当の意味や、費用・安全性・治療期間に与える影響など、これまで抱えていた疑問や不安を解消するヒントがきっと見つかります。
インプラント治療におけるレントゲン・CT検査の基礎知識と診断の重要性
インプラント治療に必要なレントゲン検査の役割と種類
インプラント治療では、顎の骨の状態や神経・血管の位置を正確に調べるために、レントゲン検査が欠かせません。主にパノラマレントゲン、デンタルレントゲン、歯科用CTが用いられ、それぞれに異なる役割があります。これらの検査はインプラント治療の成功率を大きく高め、患者さんの安全性を確保するための重要な手段です。
パノラマレントゲン・デンタルレントゲン・歯科用CTの特徴と使い分け
パノラマレントゲンは上下顎全体を広い範囲で2次元的に撮影し、顎や歯列の全体像を把握するのに役立ちます。デンタルレントゲンは特定の歯や骨を高解像度で詳細に確認でき、虫歯や歯周病の診断にも使われます。歯科用CTは3次元画像によって骨の厚み・高さ・密度、神経や血管の位置を立体的に評価できるため、より精密な治療計画が可能となります。
| 検査名 | 画像特徴 | 主な目的 | 利点 | 注意点 |
|---|---|---|---|---|
| パノラマ | 2D全体像 | 顎全体把握 | 広範囲・低被曝 | 立体情報なし |
| デンタル | 局所2D | 歯根・骨詳細 | 精密観察 | 範囲限定 |
| 歯科用CT | 3D立体 | 骨・神経詳細 | 高精度診断 | 費用高 |
2次元画像と3次元画像の診断精度の違い
2次元画像は広範囲の状況把握や局所の異常発見に適していますが、骨の厚みや神経の正確な位置までは十分に把握できません。一方、3次元画像は骨やインプラントの角度や深さ、神経や血管の立体的な関係性を明確にし、手術リスクの低減に大きく貢献します。安全性や精度を重視する場合、歯科用CTの活用が非常に有効です。
骨の高さ・厚み・密度をレントゲンで把握する方法
骨の高さや厚みは、主にCT画像を利用して正確に測定します。2次元画像でもある程度の目安はつきますが、3Dシミュレーションによって骨量や密度が明確になり、骨移植や補助治療の要否判断がより正確に行えます。測定値は0.1mm単位で事前に確認できるため、手術の安全性向上にも直結します。
インプラント治療前のレントゲン・CT検査で確認すべき項目
下歯槽神経・上顎洞・血管位置の正確な把握
インプラント埋入時に最も重要なのが、下歯槽神経や上顎洞、主要血管の位置を正確に把握することです。CT画像を活用し、これらの重要な組織との距離をミリ単位で測定することで、損傷リスクを最小限に抑えた安全な治療計画を立てることができます。
骨量不足時のリスク評価と代替治療の検討
骨量不足が判明した場合には、骨造成やサイナスリフトなどの代替治療法を検討する必要があります。CTにより骨の状態を詳細に評価し、適切な治療法を選択することでインプラントの失敗リスクを低減することが可能です。
既存歯・歯根の状態確認と隣接歯への影響判断
レントゲンやCT画像を用いて既存歯や歯根の状態、虫歯や歯周病の有無も丁寧に確認します。隣接する歯への影響や、インプラント埋入による歯列全体のバランスを総合的に評価し、長期的な安定性を重視した治療計画を立案します。
レントゲン検査による治療計画立案の流れ
初診時の予備検査から精密検査への段階
インプラント治療では、まず初診時のパノラマレントゲンやデンタルレントゲンで大まかな全体像を把握し、その後歯科用CTによる精密検査へと進みます。段階的に検査を進めることで、無駄な被曝を避けつつ、より確実な診断が行えます。
CT撮影データを用いた3Dシミュレーション
CT撮影データをもとに、専用の3Dシミュレーションソフトによる詳細な解析を行います。これにより、骨量や神経位置を正確に再現し、インプラント埋入の最適な位置や角度を多角的に検討できます。
インプラント埋入位置・角度・深さの決定プロセス
検査データとシミュレーション結果を踏まえ、インプラントの埋入位置・角度・深さを決定します。安全性や審美性はもちろん、噛み合わせや将来的なメンテナンス性も考慮し、患者さん一人ひとりに最適なプランを作成します。
歯科用CTの精密診断機能とサージカルガイド作成
歯科用CTで実現する立体的な骨構造診断
歯科用CTはインプラント治療において、骨の密度や幅、高さをわずかな誤差も測定できる高精度な診断装置です。従来のパノラマレントゲンでは平面的な情報しか得られませんが、歯科用CTなら立体的な画像で骨の状態を詳細に把握できます。これによって、埋入予定部位の骨量や形状、骨密度が一目で分かるため、インプラントの適切なサイズや位置決めが行えます。治療計画の安全性と成功率を大きく高めるため、専門クリニックなどで積極的に導入が進んでいます。
顎骨の密度・幅・高さをミリ単位で測定
歯科用CTは骨の厚み・高さ・幅を評価することができます。これにより、骨が十分に存在するか、骨移植が必要かなどを事前に判断できるようになります。特に骨量不足や複雑な症例でも、詳細なデータに基づいて最適な治療計画を立案できます。
神経・血管との3次元的位置関係の把握
3D画像では下顎管や上顎洞、血管の位置を正確に把握できます。インプラント体が神経や血管に近接しないよう設計することで、事故や合併症のリスクを事前に回避できるのが大きなメリットです。
複雑症例における埋入位置の最適化
骨形態が複雑な場合や複数本の埋入が必要な症例でも、CT画像を活用して最適な埋入位置や角度をシミュレーションできます。骨質や隣接歯根との距離も正確に計測できるため、難しい症例でも安心して治療を進めることが可能です。
サージカルガイドの作成と精度
CT画像とシミュレーションソフトによるガイド設計
歯科用CTのデータは、シミュレーションソフトと連携してサージカルガイドの設計に活用されます。これにより、患者さんごとの骨形態に合わせたオーダーメイドのガイドを制作することが可能です。
手術時間短縮と術後合併症リスク低減の効果
サージカルガイドの活用によって手術時間が短縮され、術中・術後の合併症リスクも減少します。確実かつ迅速な手術が可能となり、患者さんの身体的な負担も最小限に抑えられます。
パノラマ再構成画像と3D立体画像の活用
CT検査データから作成される2D・3D画像の特徴
CT検査によって、2D(パノラマ再構成)画像と3D立体画像の両方を作成することができます。2D画像は歯列全体の概要を把握するのに有効であり、3D画像はインプラントの埋入部位や骨の詳細な構造、神経の走行などを立体的に確認できます。
| 画像形式 | 特徴 | 主な用途 |
|---|---|---|
| 2Dパノラマ画像 | 全体像を把握しやすい | 初期診断・全顎の確認 |
| 3D立体画像 | 骨・神経・血管の詳細把握が可能 | 埋入計画・サージカルガイド設計 |
患者への視覚的説明による理解度向上
3D画像やパノラマ再構成画像を使うことで、治療内容を視覚的に説明でき、患者さん自身が骨や神経の位置を直感的に理解できます。治療に対する不安や疑問が解消しやすくなり、ご自身の状態を納得して受け止めやすくなります。
インフォームドコンセント質の向上
CT画像を活用した説明は、患者さんが自身の状態や治療内容を正確に理解するうえで大きな助けとなります。これによってインフォームドコンセントの質が高まり、信頼関係の構築にも大きく貢献します。
インプラント治療後のレントゲン検査と長期メンテナンス
術後レントゲン検査による治療結果の確認
インプラント治療後は、レントゲン検査により治療結果を正確に確認します。手術直後には、フィクスチャー(人工歯根)が計画通りの位置や角度、深さで埋入されているかどうかを詳細に検証します。レントゲン画像は骨とインプラントの密着度や周囲組織の状態を明瞭に映し出し、術後合併症の早期発見に直結します。特に神経や血管との位置関係を1mm単位で確認できるため、術後のトラブル防止にも大きく貢献します。
インプラント埋入の位置・角度・深さの検証
レントゲン画像を活用し、埋入されたインプラントの位置や角度が治療計画通りであるかを慎重にチェックします。各メーカーによって適切な埋入基準は異なりますが、下顎管や上顎洞との安全距離も画像で細かく評価されます。位置のずれや過剰な埋入が見られた場合、早期に再調整を検討することで、将来的なリスクを大幅に軽減できます。
骨統合の進行状況の経過観察
治療後は、数ヶ月ごとにレントゲン撮影を行い、インプラントと骨との統合状態を経時的に観察します。骨吸収や骨再生の進行状況を可視化し、異常が発見された場合は早期に対応することが可能です。特にチタン製インプラントはレントゲン透過性が高く、骨とインプラントの密着状態をより明確に確認できます。
咬み合わせの調整と最終確認
最終補綴物の装着前後には、レントゲンを利用して咬み合わせ(咬合)状態の最終チェックを行います。補綴物の適合性や周囲の歯列とのバランスを確認し、長期的な安定性を確保します。不適切な咬合は補綴物の破損や脱落の原因となるため、画像診断による最終確認はとても重要です。
インプラント周囲炎の早期発見と予防
定期的なレントゲン撮影による骨吸収の監視
定期的なレントゲン撮影を通じて、インプラント周囲の骨吸収や炎症を早期に発見します。骨レベルの低下や異常陰影はインプラント周囲炎の兆候であり、早期発見がインプラントの寿命を延ばすカギとなります。
3~4ヶ月ごとのプロケアと咬合微調整
3~4ヶ月ごとに歯科医院でプロフェッショナルケア(専門的クリーニング)や咬合調整を受けることで、インプラント周囲炎やメンテナンス不良を未然に防ぎます。定期チェックによって、トラブルが生じた場合も早期対応が可能です。
ホームケア(フロス・歯間ブラシ・ジェット)による清掃性維持
日常のホームケアも、インプラントの健康維持に欠かせません。
- フロスや歯間ブラシによる隙間清掃
- ジェットウォッシャーなどの水流洗浄器を活用
- 毎日の歯みがき習慣
これらを徹底することで、細菌の繁殖や炎症の発生を効果的に予防できます。
長期的な安定性と耐久性の管理
長期的な成功率を支えるレントゲン診断
インプラント治療の長期的な成功には、定期的なレントゲン診断が不可欠です。10年以上の経過観察が必要となる場合でも、骨レベルやインプラントの安定性を継続的に評価し、トラブルの予防や早期発見につなげていきます。
メンテナンス設計による予防的対応
医院ごとに設計されたメンテナンスプログラムに基づき、検査スケジュールやクリーニング内容を個別設計することで、リスクを最小限に抑えます。症例やインプラントの特性も考慮し、より最適な管理を実現します。
予定外の治療が必要な場合の対応フロー
もしも異常やトラブルが発見された場合は、次のような流れで迅速な対応が行われます。
| ステップ | 内容 |
|---|---|
| 1 | レントゲン・CTによる詳細診断 |
| 2 | 原因部位の特定と再治療計画の策定 |
| 3 | 必要に応じて専門医への紹介 |
| 4 | 再発防止のためのメンテナンス強化 |
このようなフローによって、インプラントの長期安定と快適な口腔環境の維持が可能となります。
インプラントとMRI・他の画像検査の関係性
インプラント装着後のMRI検査の可否と注意点
インプラント治療を受けた後でも、多くの場合MRI検査は可能です。特にチタンやセラミック製のインプラントであれば、磁場の影響を受けにくく、画像への影響もごくわずかです。ただし、インプラントの種類や埋入部位によっては、MRI画像に多少のノイズ(アーチファクト)が発生する場合があります。検査前には必ず医師や歯科医院にインプラントの有無や材質を伝えておくことで、より安全で正確な検査を受けることができます。
インプラント材質(チタン・セラミック)とMRI安全性
インプラントの主な素材は純チタンやセラミックであり、これらは非磁性材料のため、MRIの強い磁場による移動や発熱のリスクはほとんどありません。稀にチタン、セラミック以外の金属素材や、材質が不明な場合は、念のため検査前にしっかり確認することをおすすめします。患者自身がインプラントの素材を把握しておくと、より安心です。
MRIアーチファクト発生のメカニズム
MRI検査では、金属が磁場や電波に反応して周囲の画像が歪む「アーチファクト」が発生することがあります。チタンやセラミックはこの影響が少ないですが、複数本のインプラントや大型インプラントの場合、ごく一部で画像に影響が及ぶこともあります。主に顎周囲に限定されるため、他の部位の検査にはほとんど支障はありません。
医師への事前報告による安全確保
MRIや他の画像検査を受ける際には、インプラントの有無や材質を必ず医療機関へ伝えてください。検査内容や状況によっては、歯科医院からの情報提供書が役立ちます。トラブルを防ぐためにも、検査前の事前報告はとても大切です。
CT検査・他の医療検査との相性
インプラント有無でのCT撮影の可能性
インプラントが入っていてもCT検査は問題なく行うことができます。 歯科用CTや医科用CTのどちらでも、チタンやセラミック素材による検査の制限はほとんどありません。画像の一部に金属の写り込み(アーチファクト)が現れる場合もありますが、診断に重大な支障をきたすことは少ないです。
複数の画像検査が必要な場合の対応
手術の前後や経過観察では、パノラマレントゲンやデンタルレントゲン、CT、MRIなどの複数の画像検査が必要となることがあります。それぞれの検査目的やタイミングに応じて最適な方法が選択されるため、主治医と歯科医が連携して検査計画を立てることが重要です。患者自身も過去の撮影歴やインプラント情報を整理しておくと、診療がよりスムーズになります。
医療機関間での検査結果共有
画像検査の結果やインプラントの情報は、紹介状やCDデータなどで他の医療機関へ共有することが可能です。歯科医院と医療機関が連携することで、重複検査を回避し、より安全で効率的な診療が実現します。患者自身も検査記録を保管しておくことで、将来的な治療の際に役立ちます。
インプラント材質による検査制限の違い
各種インプラント素材の安全性
さまざまなインプラントメーカーは、高純度チタンやセラミック素材を採用しており、MRIやCT検査においても高い安全性を持っています。各社のガイドラインにも「医療画像検査におけるリスクが極めて低い」と明記されている場合が多いです。
チタンインプラントの磁性と非磁性の特性
チタンインプラントは非磁性体で、磁場に引き寄せられることや発熱のリスクはありません。ごく一部の合金成分によって磁性が生じる可能性もありますが、現在主流の歯科用インプラントのほとんどが安全性を備えています。金属アレルギーが気になる方は、セラミック製インプラントの選択肢もあります。
新型インプラント素材の検査適応性
近年登場しているジルコニアや新素材のインプラントは、MRIやCTへの影響がさらに少なく、画像の歪みも最小限に抑えられています。公式情報や歯科医院での説明をもとに、素材ごとの検査適応性を確認しておくことが大切です。
レントゲン・CT検査にかかる費用や保険について
インプラント治療における画像検査費用の内訳
インプラント治療では、治療前の正確な診断と安全性確保のために画像検査が欠かせません。主にパノラマレントゲン、デンタルレントゲン、歯科用CTの3種類が活用されます。下記の表で各検査の一般的な特徴をまとめました。
| 検査名 | 特徴 |
|---|---|
| パノラマレントゲン | 顎全体を一度に確認でき、初診時や全体診断に利用 |
| デンタルレントゲン | 部分的な詳細確認に優れ、特定の部位の診断向き |
| 歯科用CT | 3D解析で骨量や神経位置を精密に把握できる |
これらの検査を組み合わせて利用することで、治療計画の精度や安全性を高めています。
パノラマレントゲン・デンタルレントゲン・歯科用CTの利用シーン
パノラマレントゲンは顎全体の状態を把握するため、デンタルレントゲンは特定の歯や部位を詳細に確認する際に適しています。歯科用CTは骨や神経の位置を三次元的に把握できるため、インプラントの埋入計画に不可欠です。歯科用CTは高額なイメージがありますが、安全性や成功率を高めるため、多くの歯科医院で導入されています。
部分撮影と全顎撮影の特徴や費用差
部分撮影(デンタルレントゲン)は1枚ごとに撮影費用が発生し、必要な部位のみを撮影できるため、費用を抑えられます。一方、全顎撮影(パノラマレントゲンやCT)は1回で全体を把握できるため、複数部位の診断や治療計画には全顎撮影が効率的です。歯科医院によっては、複数の検査をセットで行うケースもあります。
追加検査が必要な場合の対応
治療計画中や術後に追加検査が必要となる場合もあります。追加のレントゲンやCT撮影が必要な際には、その都度費用が発生します。治療の進行や状態によって検査回数が増えることもあるため、事前に検査の必要性や費用について説明を受けておくと安心です。
保険適用と自由診療の区分
インプラント治療に関連する画像検査の多くは自由診療となります。ただし、虫歯や歯周病など他の疾患の診断目的で行う場合には、保険適用となることもあります。用途や治療内容によって、保険と自費の区分が異なるため注意が必要です。
保険診療における画像検査の算定基準
保険診療における画像検査は、基本的に「疾患の診断や治療の必要性が認められる場合」に限られます。インプラント治療単独の画像診断は原則として対象外ですが、虫歯や歯周病の診断等、他の疾病がある場合は保険算定が可能です。
自由診療でのインプラント検査費用
インプラント治療を目的としたレントゲンやCT検査は原則として自由診療となり、各医院が設定した料金が適用されます。治療前に費用明細や総額の見積もりを確認することで、安心して治療を進めることができます。
医療費控除の対象となる検査費用
インプラント治療に関連した画像検査費用は、年間一定額を超える場合に医療費控除の対象となります。領収書は必ず保管し、確定申告時に申請することをおすすめします。
医院ごとの費用差と診断の透明性
画像検査の費用は歯科医院によって大きく異なることがあります。費用の安さだけでなく、検査内容や診断の質も比較検討することが大切です。初診時には明細のついた見積もりを受け取りましょう。
初期診断の精度と工程の見える化
初期診断でどの検査をどのタイミングで行うか工程が明確な歯科医院は、信頼性が高いといえます。検査の内容や回数、目的をしっかり説明してくれる医院を選択することが重要です。
個別シミュレーションによる検査回数・期間・費用の予測
患者ごとに必要な検査回数や治療期間、総費用を個別にシミュレーションできる医院は、より安心感があります。治療計画書やシミュレーション画像を使った説明があると、納得して治療を進めやすくなります。
予定変更時の理由説明と代替案提示
治療中に追加検査や予定変更が発生した場合には、その理由や追加費用について明確に説明し、納得できる代替案を提示してくれる医院を選びましょう。事前の説明やアフターフォローを重視する姿勢が、安心につながります。
インプラント治療の通院回数と検査スケジュール
初診から最終装着までの検査フロー
インプラント治療を成功させるためには、事前の検査と計画が極めて重要です。初診ではカウンセリングや既往歴の確認、口腔内写真の撮影、そしてレントゲンによる予備的評価を行います。次に精密検査としてCT撮影や口腔内スキャン、咬合評価を実施し、顎骨や神経、血管の位置をミリ単位で把握します。これらの詳細データをもとに治療計画を立案し、患者と十分に話し合い、同意を得てから治療を進めていきます。治療計画は、患者の健康状態や骨の質、希望するインプラントの特性などによって個別に最適化されます。
初診カウンセリング・既往歴確認・口腔内写真・レントゲン予備評価
初診では、患者の全身状態や既往歴を丁寧にヒアリングし、口腔内写真やパノラマレントゲンで歯や顎の全体像をチェックします。虫歯や歯周病、骨の厚みや高さ、インプラント治療に適しているかどうかを予備的に判断します。これによって、次の精密検査に進むべきか、安全性を見極めることができます。
精密検査(CT撮影・口腔内スキャン・咬合評価)
精密検査では、歯科用CTで三次元的な骨の形態や神経・血管の位置を詳細に把握します。口腔内スキャンによって歯列や咬み合わせ(咬合)もデジタルデータ化します。これらの情報をもとに、インプラントの埋入位置や角度、必要であれば骨造成が必要かどうかも判断します。検査の精度が高いほど、治療リスクの低減や治療期間の短縮につながります。
治療計画立案と同意取得
検査結果をもとに治療計画を立案し、患者に対して使用するインプラントの種類や治療方法、治療回数、治療に伴うリスクについて丁寧に説明します。患者一人ひとりのご希望やお口の状態をふまえたうえで、最終的なスケジュールや通院回数を決定します。無理のない計画を立てることで、安心して治療を進めることができ、特に50代以上の方でも心身のご負担を抑えつつ治療を受けられます。
検査精度が治療期間に与える影響
初期診断精度による無駄な通院削減
高精度な診断を行うことで、骨量の不足や神経の位置など、事前にさまざまなリスクを把握できます。これにより、追加治療や再手術が必要となる事態を未然に防ぎ、無駄な通院を最小限に抑えることができます。初回の検査で適切な治療方針が決まることは、患者の負担を大きく軽減し、特にご年齢を重ねた方には大きな安心材料となります。
工程ごとの回数・期間の具体的見通し
インプラント治療の主な流れと、通院回数の目安について以下のテーブルにまとめます。
| 工程 | 主な内容 | 回数・期間の目安 |
|---|---|---|
| 初診・精密検査 | カウンセリング・CT等 | 1〜2回(1~2週間) |
| 治療計画・同意 | 説明・同意取得 | 1回 |
| 手術 | インプラント埋入 | 1回 |
| 経過観察 | 骨統合確認・仮歯調整 | 2〜3回(1~3ヶ月) |
| 最終装着 | 上部構造の装着 | 1回 |
| メンテナンス | 定期検査・レントゲン | 年1〜2回 |
このように、計画的かつ無駄のない進行によって、全体の治療期間や身体的・精神的な負担を軽減しやすくなります。
通院を無駄なく安心に進めるための工夫
予約時に必要な検査をまとめて行ったり、最新のデジタル機器で診断精度を高めることで、来院回数を減らしつつも、より安心して治療が受けられます。また、検査画像や治療計画を患者と共有し、疑問や不安に寄り添う説明を重ねることも重要です。とくに50代以上の方にとっては、納得したうえで治療を進められることが大きな安心につながります。
術前・術中・術後の検査タイミング
手術前の最終確認レントゲン
手術直前には、レントゲンやCTを用いて再度、骨の状態や神経・血管の位置を確認します。これによって、予定通りの位置にインプラントを安全に埋入できるかどうかを最終的にチェックします。
手術中の位置決めと角度調整
手術中はサージカルガイドやリアルタイムのレントゲンを使用して、インプラントの埋入位置や角度を細かく確認します。これにより、神経や血管への損傷リスクを大幅に低減し、手術の失敗や合併症を未然に防ぐことができます。
術後の経過観察と骨統合確認
手術後は定期的にレントゲン検査を行い、インプラントの定着や骨の状態を確認します。特に骨とインプラントがしっかり結合しているか、炎症や骨吸収が起きていないかを慎重にチェックします。定期検診を受けることで、インプラントを長期間、安心して使用し続けることができます。
医院概要
医院名・・・T DENTAL OFFICE 天王寺インプラントクリニック
所在地・・・〒545-0052 大阪府大阪市阿倍野区阿倍野筋1丁目3−15 阿倍野共同ビル7階
電話番号・・・06-6655-0700